Žarnyno mikrobiota ir imuninė sistema
Žarnyno mikrobiotoje yra daugiau nei 35 000 bakterijų rūšių ir milijonai kitų mikroorganizmų, tokių kaip virusai, grybeliai, archėjos ir pirmuonys[1]. Ši stipriai diversifikuota bendruomenė daugeliu atveju egzistuoja taikiai su savo šeimininku ir gali turėti įtakos jo organizmui[1].
Sveika, subalansuota mikrobiota padeda imuninei sistemai kovoti prieš patogenus ir tuo pat metu toleruoti nekenksmingas medžiagas[2,3], tokias kaip žiedadulkės ir pieno baltymai (galinčias sukelti sunkias alergines reakcijas). Kita vertus, nesubalansuota mikrobiota – dar vadinama mikrobiotos ,,disbiozė” – yra susijusi su alergijomis ir tokiomis ligomis kaip astma, uždegiminės žarnyno ligos, egzema ir diabetas[4,5].
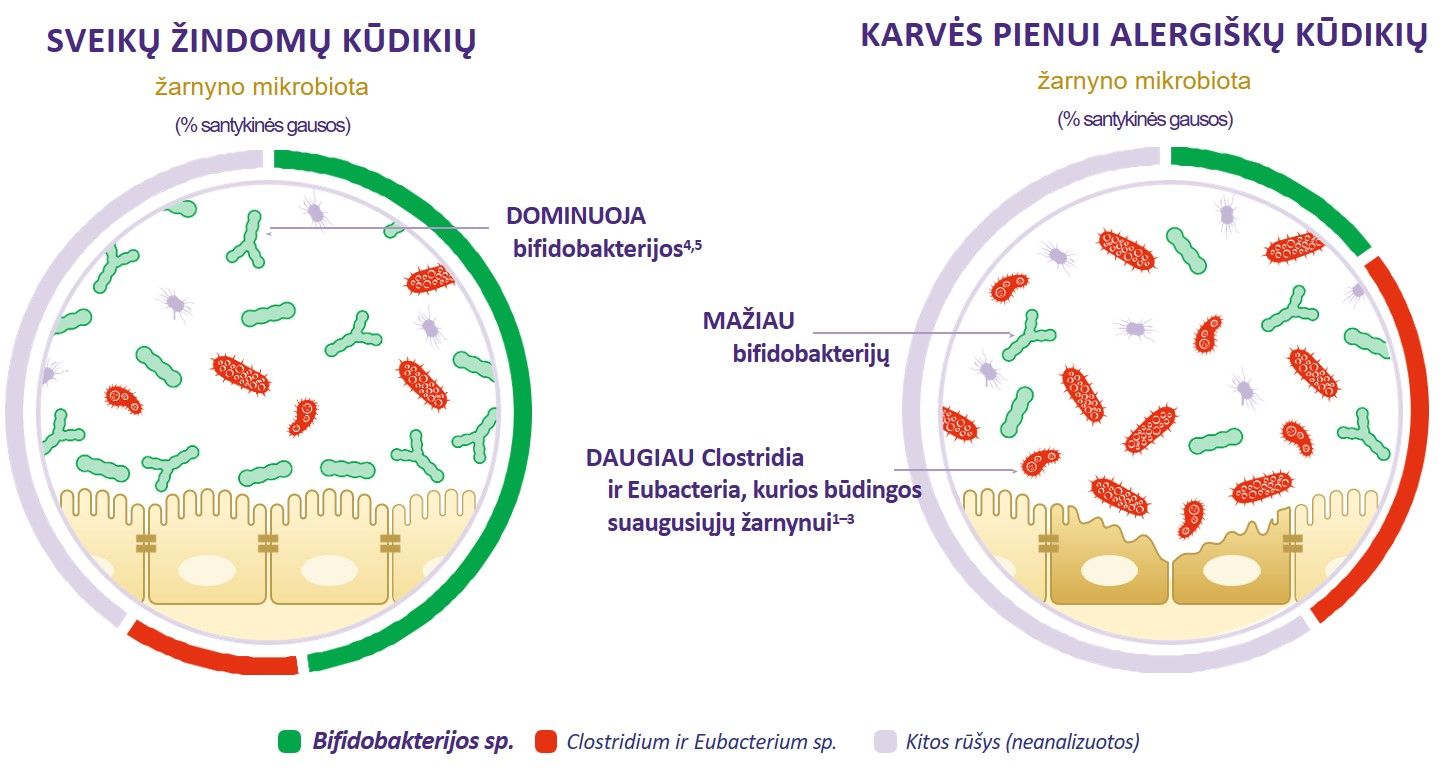
Vis daugėja įrodymų, kad žarnyno mikrobiotos disbiozė kūdikystėje ir ankstyvoje vaikystėje yra glaudžiai susijusi su maisto alergijų išsivystymu, įskaitant alergiją karvės pieno baltymams (AKPB).[6,7] Palyginus su sveikais kūdikiais, vaikai, kuriems diagnozuota AKPB, pasižymi nesubalansuota žarnyno mikrobiota su mažesniais bifidobakterijų[7] kiekiais.
1. Canani RB et al. ISME J. 2016;10(3):742–750. 2. Thompson-Chagoyan OC et al. Pediatr Allergy Immunol. 2010;21(2p2):e394–e400. 3. Candy DCA et al. Pediatr Res. 2018;83(3):677–686. 4. Harmsen HJ et al. J Pediatr Gastroenterol Nutr. 2000;30(1):61–67. 5. Scholtens PAMJ et al. J. Annu Rev Food Sci Technol. 2012;3(1):425–447
Nors vis dar neaišku kaip tiksliai išsivysto maisto alergijos esant žarnyno mikrobiotos disbiozei, moksliniai tyrimai pastebi, kad žarnyno mikrobiota veikia imuninę sistemą keičiant kūno metabolizmą ir imuninį atsaką[1,4]. Gali būti, kad kūdikiams su AKPB ir labiau paveikiems infekcijų[8], gali reikėti ne tik efektyvaus alergijos simptomų gydymo, bet ir žarnyno mikrobiotos disbiozės, galimai asocijuotos su prastesne imuninės sistemos funkcija, subalansavimo.
Kūdikystė tai labai svarbus laikotarpis žarnyno mikrobiotos vystymuisi
Pirmosios 1 000 gyvenimo dienų yra labai svarbios sveikos žarnyno mikrobiotos susiformavimui. Kūdikiui augant žarnyno mikrobiota vystosi ir pilnai subręsta apie trečiuosius gyvenimo metus[10-12].
Sutrikdžius subtilų žarnyno mikrobiotos balansą šiuo jautriu laikotarpiu, gali padidėti rizika sirgti ne tik kūdikystėje, bet ir vėlesniuose gyvenimo laikotarpiuose[9]. Faktoriai, kurie gali paveikti žarnyno mikrobiotą kūdikystėje[1]:
- Gimimo būdas. Vaginaliniu būdu gimę kūdikiai kontaktuoja su visiškai kitokia mikrobiota nei kūdikiai gimę po cezario pjūvio operacijos, kas ilgainiui paveikia žarnyno bakterijų sudėtį[13].
- Antibiotikų vartojimas. Kai kuriuose moksliniuose tyrimuose nurodoma, kad antibiotikų vartojimas ankstyvuoju gyvenimo periodu pakeičia ir sumažina žarnyno bakterijų įvairovę[14].
- Aplinkos veiksniai. Manoma, kad cheminių medžiagų ir teršalų poveikis juos prarijus ir (arba) įkvėpus turi įtakos žarnyno mikrobiotos sudėčiai[15-17].
- Mityba ankstyvoje kūdikystėje. Pirmaisiais gyvenimo mėnesiais mityba turi didelę reikšmę žarnyno mikrobiotos formavimuisi ir gali turėti įtakos alergijų išsivystymui[18].
Ankstyvoji mityba ir sveika žarnyno mikrobiota
Motinos pienas yra geriausias maistas kūdikiui. Jame yra ne tik visos reikalingos maistinės medžiagos normaliam kūdikio augimui ir vystymui, bet ir gebėjimas skatinti sveiką žarnyno mikrobiotos vystymąsi. Tai vyksta perduodant gerąsias bakterijas (pvz. bifidobakterijas), taip pat angliavandenius, vadinamus oligosacharidais, kurie skatina šių gerųjų bakterijų augimą[19-21]. Kūdikiai, maitinami motinos pienu, yra linkę turėti žarnyno mikrobiotą su dominuojančiom Bifidobakterijom, lyginant su pieno mišiniais maitinamais kūdikiais[9].
Kai kūdikio maitinimas išskirtinai tik motinos pienu neįmanomas, pieno mišinių, sukurtų palaikyti žarnyno mikrobiotą, pasirinkimas gali padėti vystytis subalansuotai žarnyno mikrobiotai ir taip prisidėti prie jų bendros sveikatos trumpuoju ir ilguoju gyvenimo laikotarpiu[19-22].
1. Jandhyala SM et al. World J Gastroenterol. 2015: 21(29); 8787–803.
2. Azad M, et al. Clin Exp Allergy 2015;45:632–43.
3. Kirjavainen P, et al. Gut 2002;51:51–5.
4. Valdes AM et al. BMJ 2018; 361: k2179.
5. Frati F et al. Int. J. Mol. Sci. 2019: 20; 123–34.
6. Lee et al. Clin Mol Allergy 2020: 18; 5–15.
7. Dong P et al. Saudi J Biol Sci. 2018: 25; 875–80.
8. Woicka-Kolejwa et al. 2016 (independent study)
9. Robertson RC et al. Trends Microbiol. 2019; 27(2): 131–47.
10. Wopereis H, et al. Pediatr Allergy Immunol, 2014;25:428-38
11. Scholtens PA, et al. Annu Rev Food Sci Technol, 2012;2:425-47
12. Arrieta MC, et al. Front Immunol, 2014;5:427
13. Neu J, et al. Clin Perinatol, 2011 ;38(2) :321-31
14. Ahmadizar F, et al. Pediatr Allergy Immunol, 2017;28(5):430-7
15. Patel MM, et al. Environ Res, 2011;111(8):1222-29
16. Ryan PH, et al. J Allergy Clin Immunol, 2005;116(2):279-84
17. Ryan PH, et al. Am J Respir Crit Care Med, 2009;180(11):1068-75
18. Berni Canani R, et al. Front Immunol, 2019 ;10 :191
19. Walker WA, et al. Pediatr Res. 2015; 77(1–2): 220–8.
20. Bergmann H, et al. British J Nutr. 2014; 112: 1119–28.
21. Hunt KM, et al. PLoS One 2011; 6(6): e21313.
22. Chua M, et al. JPGN 2017; 65: 102–6.